Más Información

Violencia en Tabasco no para: matan a empresario limonero y exregidor, Mario Peralta Jiménez; acababa de retirar dinero del banco

Por corrupción en Infonavit, FGR va por cártel inmobiliario de “Los Mañé” en Yucatán; hay al menos 178 afectados

Vecinos de colonia Cuarta Transformación logran que cambio de nombre sea sometido a consulta pública; hay amparos colectivos e individuales

Taddei anuncia ampliación presupuestal para elección judicial tras reunión con Sheinbaum; busca más de mil mdp

Denuncian supuesto reparto de juguetes y roscas por parte del CJNG en Aguascalientes; gobierno inicia investigación

Tráfico de armas de EU en México; estas son las demandas interpuestas contra armadoras desde el sexenio de AMLO
Muerte para ella y su bebé. Esa es la primera imagen en la mente de una mujer embarazada, cuando le dicen que es portadora del Virus de Inmunodeficiencia Humana (VIH). A Zoe se lo dijeron hace ocho meses, en el día de las madres y en su primer trimestre de gestación.
“Es triste, porque yo ya tuve una hija y estar embarazada el 10 de mayo era algo especial para mí. Al principio fue muy difícil aceptar el VIH. Lo negué cuando me lo dijeron y pensé: ‘Seguro se equivocaron de análisis’”, dice la mujer de 28 años de edad.
Antes de sus estudios prenatales, Zoe nunca había imaginado hacerse una prueba de VIH. Ella está dentro de la cifra proporcionada por el Centro Nacional para la Prevención y el Control del VIH y el Sida (Censida), la cual señala que 88% de las mujeres embarazadas y portadoras de ese virus se han contagiado cuando tienen una única pareja sexual.
“En algún momento sentía tan lejano tener VIH, al grado de no querer hacerme un estudio. El miedo es un gran problema. Miedo de que tú te has protegido, pero no sabes si tu pareja lo ha hecho”, explica Zoe, quien después de seguir un tratamiento médico desde los primeros meses de su embarazo logró librar a su hija del virus.
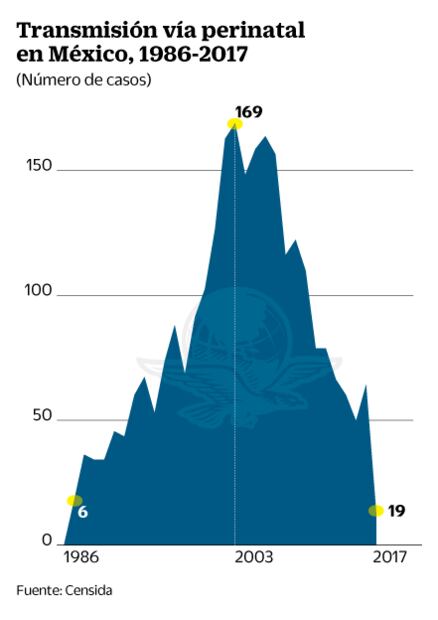
No han corrido la misma suerte todas las mujeres que se encuentran en esa situación. En el último Registro Nacional de Casos de SIDA se establece que desde hace 10 años se han presentado 950 casos de transmisión de ese virus por vía perinatal.
Especialistas consultados por El UNIVERSAL aclaran que el número de casos de transmisión de VIH por medio del embarazo es mucho menor al contagio por relaciones sexuales, pero es una forma más efectiva de transferir el virus. La oportunidad de que una madre herede la enfermedad a su hijo es de 35%, mientras la posibilidad de adquirirla a través del sexo se reduce a 0.5%.
Datos recopilados por Censida, muestran un reto para las instituciones del sector salud: las pruebas de VIH sólo se realizan a 50% de embarazadas en el país.
Hasta 2016, en México había un total de 2.2 millones de embarazadas, pero sólo a un millón 169 mil se les aplicaron las pruebas para conocer si tenían VIH. El ISSSTE y la Secretaría de Salud, por ejemplo, realizan ese estudio a menos de 50% de mujeres en gestación, mientras el IMSS lo hace con 76% de esa población.
Los estándares internacionales para la erradicación del VIH transmitido por vía perinatal, establecidos por la Organización Mundial de la Salud, exigen a los países realizar los estudios para diagnosticar ese virus a mínimo 95% de las embarazadas.
Esa información no la poseía Zoe, quien aún no deja de pensar en la muerte, pero sabe que si se apega a su tratamiento, puede ver crecer a sus dos hijas sin problema. Durante su embarazo entendió que el VIH no es mortal: el avance científico en los retrovirales, el medicamento encargado de controlar el virus, permite a una persona contagiada vivir una vida normal hasta 30 años o más.
Nunca deseó no tener a su bebé, pero pasó por un periodo donde no hablaba con ella. “No era rechazo, sino culpa de adquirir el VIH. La mayor parte del embarazo la viví con culpa, porque constantemente piensas cómo va a nacer tu bebé, si saldrá bien o no”, dice Zoe.
Son 30 minutos platicando con Zoe. 30 minutos en los que estuvo al borde de las lágrimas, pero no se quebró. “Tengo muchas ganas de vivir”, insiste. “Y tendría más hijos, aun con el VIH, siempre y cuando nazcan bien, porque ser mamá es lo más bonito del mundo. Es el amor más puro”.
“¿Cómo quieres llamarte en el reportaje?”, se le pregunta. “Puedes llamarme Zoe, me gusta, significa vida”.
Detección tardía
En 2015, 98% de las embarazadas en México no sabían sobre su portación del virus y para 2016 fue 61%, señaló en entrevista Patricia Uribe Zúñiga, directora general de Censida.
“En general, las mujeres se sienten ajenas al VIH, no se sienten como una población expuesta. No se realizan las pruebas de manera espontánea ni piensan si tuvieron un acto sexual de riesgo”, dice la especialista.
Hay cientos de casos en los que las mujeres se enteran de su enfermedad por pruebas de otro tipo o por sus propias parejas. Patricia Uribe señala el primer trimestre de gestación como el idóneo para controlar el virus y evitar la transmisión a los bebés, pero la Secretaría de Salud indica que las detecciones se realizan entre los cuatro y cinco meses, muchas veces.
“Estamos haciendo un control prenatal malo, hay servicios de mala calidad. Tenemos los medicamentos para salvar al hijo de padecer el VIH, pero en las clínicas no se ofrecen las pruebas para saber si una mujer tiene el virus o en los estados ni siquiera las están adquiriendo. Detectamos el virus de forma tardía”, explica Uribe Zúñiga.

El nivel de avance del virus de inmunodeficiencia en una persona se mide a través de la contaminación de la sangre, la cual se llama carga viral. Para que una mujer no transmita el VIH a su hijo, lo idóneo es tener una carga viral menor a 50, señalan expertos. De lo contrario, el resultado puede ser contagiar a mil 79 bebés en sus primeros 12 meses de nacidos o mil 564 entre su primer y cuarto año de edad, como sucedió en este país desde 1983.
El año en el que más casos de VIH por transmisión perinatal hubo fue 2003, con 169. Dos años antes, cuando las cifras se dispararon a más del doble respecto al siglo anterior, Mari se enteró de su portación del VIH a los siete meses de embarazo. Lo supo porque su esposo le avisó.
Perdón: fortaleza contra el VIH
Mari pide no publicar su nombre real, como todas las mujeres que contaron su historia para este trabajo. Por 16 años ha padecido el virus de inmunodeficiencia, pero aprendió a controlar sus temores a través del perdón. “A veces te sientes culpable, porque te preguntas qué hubiera pasado si te hubieras hecho la prueba o si hubieras hecho algo distinto. Por eso perdonarte es bueno, para entender que no es tu culpa”, dice la mujer de 47 años.
Con su pareja, Mari no se cuidaba al momento de tener relaciones sexuales. Afirma que “no lo hacía porque él era mi esposo. A veces no sabes cómo decirle a tu marido que use condón, porque se supone que él es fiel y tú también. Ahí viene esa parte machista, de cómo pensar que él va a utilizar condón”.
Ella inició su tratamiento a los siete meses de embarazo en el Hospital de Perinatología con un tratamiento más intensivo que el uso de retrovirales por el avance de su embarazo. Los descubrimientos científicos en este tema aún eran jóvenes, pero como si fuera un milagro, evitó transmitir el VIH a su hijo de las tres formas posibles: por la placenta que está en contacto con el bebé durante la gestación, por medio del parto natural o por amamantar.
El momento más difícil para Mari durante estos 16 años ha sido enfrentar a sus hijos. Por años dijo padecer cáncer, por miedo a los estigmas que puede producir el virus. “Si me deterioraba, al menos no iban a saber por qué había sido”, dice.
Ahora Mari trabaja en Casa de la Sal, donde apoya a embarazadas con VIH. Destaca la necesidad de tratar a las mujeres a pesar de ser el sector poblacional con menos contagios. En este año se contabilizan 4 mil 434 hombres infectados y el sector femenino con el virus alcanza una cuarta parte de esa cifra.
El miedo ya no vive con Mari, pero, ¿cómo vencer algo que se adhiere como plaga y es imposible alejar? “El dolor del VIH es callado, porque aunque decimos que lo superamos, queda algo. Cuando trabajo con mujeres portadores del virus me dicen: ‘Estoy bien’, pero sigo viendo tristeza”.
En ocasiones, el único alivio para estas mujeres es no haber transmitido el VIH a sus bebés. “Al final, es un peso menos. Y como dicen: el amor de una madre a sus hijos es el más puro”.




