Más Información

Videojuegos, el nuevo gancho del crimen para captar menores; los atraen con promesas de dinero y poder

Óscar Rentería Schazarino, ha operado contra CJNG, Viagras y Templarios; es el nuevo secretario de Seguridad en Sinaloa

Más de 200 niños huérfanos por el crimen organizado en Sonora, disfrutan su posada; "queremos que su Navidad sea más feliz"
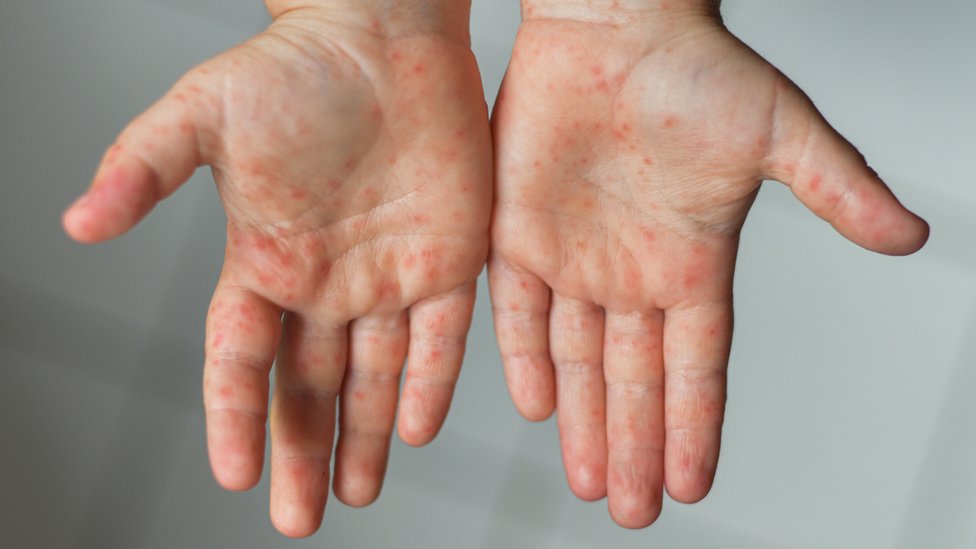
El inmunólogo Alfredo Corell ha causado revuelo en los medios al afirmar que la variante ómicron del SARS-CoV-2 es tan contagiosa como el sarampión, uno de los virus más contagiosos que existen.
Obviamente, el coronavirus no produce los mismos síntomas que el virus del sarampión. Pero la afirmación se refiere a su capacidad de contagio y no a los síntomas. Y en ese sentido, Alfredo tiene toda la razón.
La variante ómicron supuso un gran revuelo desde el primer momento en el que se anunció que acumulaba una gran cantidad de mutaciones que se centraban, esencialmente, en la zona de reconocimiento entre la proteína S del virus y la proteína ACE2 de las células humanas.
Solo ese dato y el hecho de haber sido secuenciada ya indicaba que se estaba imponiendo a las demás variantes.
El revuelo político y mediático inicial no respondía a una mayor gravedad en los síntomas sino a su mayor capacidad de infección.
Pero, como ha ocurrido con otras variantes precedentes, cuando se detecta una nueva variante es porque ya está circulando entre la población.
Por eso, todas las precauciones de los gobiernos cerrando fronteras no han servido para nada. Ahora, en todos los países, incluso en España, la variante ómicron se está imponiendo a las variantes anteriores incluyendo la delta.
Es esta mayor infectividad, tan alta como la del sarampión, la que la hace más preocupante que las demás variantes.
¿Cuál es la capacidad infectiva de la variante ómicron?
Para determinar la capacidad de dispersión de un organismo patogénico se aplica un parámetro conocido como número básico o tasa básica de reproducción (R₀).
No es otra cosa que el promedio de casos nuevos que genera un caso positivo a lo largo de un periodo de infección. Por ejemplo, si un patógeno tiene un R₀ de 2 quiere decir que una persona contagiada va a contagiar de promedio a otras dos.
Y eso ya provoca que el número de contagiados aumente de forma exponencial.
El parámetro R₀ es inherente a los virus, pero puede variar según las condiciones y depende directamente del número de contactos.
En casos de pandemia, es esencial disminuir el R₀ mediante medidas de confinamiento o cuarentena para evitar que una persona contagiada pueda contagiar a otras. Solo de esta manera se reduce el R₀.
Así, si el R₀ alcanza un valor por debajo de 1, el patógeno va desapareciendo con el tiempo. Por el contrario, si es superior, el contagio se incrementa.
Entre los patógenos más contagiosos encontramos el virus del sarampión, que se transmite de manera aérea y cuyo R₀ está entre 12 y 18.
Por debajo están la tosferina, con una R₀ de 12 a 17; la difteria, de 6 a 7; la viruela, la polio y la rubéola, con una R₀ de 5 a 7.
Curiosamente, aunque son patógenos muy contagiosos, todos ellos han sido controlados gracias a las vacunas. Para todos ellos, excepto la viruela que ha sido erradicada, tenemos vacunas dentro del calendario oficial que se inyectan en los primeros años de vida.
Es decir, pese a su alta capacidad de contagio, estos patógenos ya no nos producen enfermedades, salvo brotes ocurridos especialmente en grupos no vacunados, porque se está inmunizando desde la infancia.
La R₀ de las diferentes variantes del SARS-CoV-2 ha ido aumentando conforme el virus se ha ido dispersando entre los humanos.
Un estudio recientemente publicado indica que la R₀ de la variante inicial que comenzó a dispersarse por todo el planeta era de 2,5.
A la variante delta, que se impuso rápidamente por todo el mundo, se le calcula una R₀ de alrededor de 7 y a la nueva variante ómicron que ya está desplazando a la variante delta se le está calculando una R₀ de 10.
Para ponerlo en contexto, a la gripe de 1918 se le asigna una R₀ entre 1,4 y 2,3, más baja que la del coronavirus y mucho más baja que la de la variante actual.
A lo que debemos sumar una situación de movilidad mundial mucho más limitada que la actual. Y ahí está el problema.
Mecanismo de infección similar, vías aéreas
Otro de los aspectos importantes es que ambos virus, el sarampión y el coronavirus, utilizan la misma vía de contagio: el aire.
Pese a los primeros titubeos sobre su mecanismo de contagio, ya está claro que el SARS-CoV-2 se transmite principalmente mediante aerosoles. Y ese es también otro factor importante para su dispersión.
Aunque existen otros virus como el VIH (4,2 a 10,6), la hepatitis C (2,1 a 3,9) y el ébola (1,2 a 1,9) que tienen R₀ preocupantes, su mecanismo de transmisión es fácilmente controlable.
Pero en el caso de un virus de transmisión aérea, con una alta R₀ y con un largo periodo presintomático, los contactos son casi imposibles de evitar.
A todo esto hay que sumar el hecho de que muchas de las personas contagiadas sufren la infección de forma asintomática.
Los últimos estudios en España demuestran que un 30 % de los contagiados han pasado la infección de forma asintomática o con síntomas tan leves que no suponían una atención especial.
Eso hace aún más incontrolable la diseminación del virus ya que muchas personas pueden estar contribuyendo al contagio sin percatarse.
Condiciones nuevas, soluciones nuevas
Los virus evolucionan, especialmente si han conseguido infectar un huésped nuevo.
Las condiciones iniciales de la pandemia requerían medidas drásticas para evitar los contagios masivos y el colapso de los sistemas sanitarios. Sin antivirales, sin terapias eficientes, sin protocolos clínicos contrastados y sin vacunas, todos estábamos a merced del virus.
Ahora la mayoría de la población se encuentra vacunada con la pauta completa y su sistema inmunitario contiene células memoria preparadas para detectar y activarse rápidamente, más aún si se refuerza su capacidad con una tercera dosis.
Tan solo un bajo porcentaje de personas con inmunidad deficiente y el bajo porcentaje de personas no vacunadas se encuentran en verdadero peligro.
Los datos en España demuestran que las personas no vacunadas llegan a estar sometidas a un riesgo superior a 20 veces respecto a las vacunadas de sufrir hospitalización, ingresos en UCI o de fallecer.
Con esta situación, el debate sobre las medidas que se deben o no se deben tomar es muy complejo. Una situación cambiante, un virus más contagioso y un alto porcentaje de población vacunada son factores importantes que afectan a las decisiones.
Tal y como ya se hace en parte en el caso de la gripe estacional, el seguimiento de los casos sintomáticos, el reforzamiento de la atención primaria y de urgencias y la vacunación son las medidas sanitarias más adecuadas.
Los ciudadanos podemos contribuir reduciendo los contactos lo más posible y evitando situaciones que favorezcan la diseminación del virus.
La única defensa y salida de esta pandemia es la inmunidad y evitar los contactos si se está contagiado. Así llegaremos al equilibrio que ya existe con los cuatro coronavirus humanos que producen catarros y que una vez recorrieron el mismo camino que está recorriendo el actual SARS-CoV-2.
Guillermo López Lluch es miembro de la Sociedad Española de Biología Celular, la Sociedad Española de Bioquímica y Biología Molecular, la Sociedad Española de Geriatría y Gerontología, la Society for Free Radical Research y la International Coenzyme Q10 Association.
Este artículo fue publicado originalmente en la revista The Conversation. Haz clic aquí para acceder al artículo original.